
Aさまの事例…
これまで自分で歩かれたり食事を食べられたり、特養の中では比較的自立度も高く、職員ともコミュニケーションを取りながらマイペースに過ごされていたAさま。
ある日脳梗塞で倒れ、救急搬送、入院加療。
後遺症のため身体は片麻痺、麻痺側でない方も脱力が強くほとんど自らで動ける力は残っていない、辛うじて瞳のみが自らの意思なのか反射なのかわずかに動かせる程度、意思表示はできない状態、胃ろうを増設して施設に戻られました。
胃ろう造設の判断について、Aさまは身寄りがおらず、何かあった場合には全て成年後見人に連絡を取るようになっていました。
しかし成年後見人は医療方針に関する判断や同意はできません。そのため救急搬送時、施設が病院に伝えた意向は「(本人の意思確認が出来ないので)全ての延命治療をお願いします」。
※あくまで私が経験した一事例です。病院や施設によっては違った対応もあるのかもしれません。
このような経緯があって寝たきりとなってしまったAさま。
…ここで一つ疑問が生まれます。
Aさまの予後はきっとあと数年はあるでしょう、しかしこの生活は果たしてAさまが望んだものであったのか。延命治療に関する意思決定のプロセスは本当に適切であったのか。
「人生会議(ACP)」の重要性が取りざたされる昨今ですが、まだまだ本人の意思は不在のままの延命治療が行われることがあります。Aさまのケースように、本人の意思が分からなかったがゆえに…という事も。
私自身の普段の仕事は、どのような方であっても人生の最期までを少しでも穏やかに、安楽に、快適に、自分らしく過ごして頂けるようお手伝いをする事です。
しかしこのケースのように、そもそもの選択自体、利用者が被害者となっているかもしれない事例を見るとなんとも居たたまれない気持ちになるのです。
延命治療にまつわる意識、判断、そのあり方について今一度、思考を巡らせてみたいと思います。
1 . 人生の最終段階における医療に関する意識調査 報告書
参考になる資料として、厚労省から発表されている『人生の最終段階における医療に関する意識調査 報告書』をここでは紹介させて頂きます。
このアンケート調査では、認知症の進行や事故等、様々なケースをあげ、それに伴う延命治療の希望について調査しています。今記事については、高齢者介護において最も身近な加齢による認知症の進行と衰弱、これについての調査結果を抜粋し紹介します。
また、一般国民・医師・看護師・介護職員という立場毎に結果をまとめているため、その立場の違いによる結果の違いも大変興味深いものになっています。

延命治療に関する意識調査結果
それでは早速このアンケート調査の結果を見ていきましょう。
※過去に延命治療についてまとめた記事がありますので、詳しくない方は以下のリンクを参考にして頂ければと思います▼
心肺蘇生法

いわゆる心臓マッサージなどの事ですが、殆どの人が望んでいません。
特に、医師・看護師の『望まない』が際立っています。
一般国民や介護職員など、医療現場から距離がある人の方が、何かあったら心肺蘇生しなくちゃという意識があるような気がします(実際介護職員はそのような場面に立ち会ったら救命措置をしなければいけませんし、死亡していると見られる場合でも医師が診断を下すまでは救急隊員も救命措置を行います)。
心臓マッサージは骨折するほどの胸骨圧迫を伴います。苛烈な場面と、もはやアリバイ作りのための儀式化、加齢に伴う死を医療関係者だからこそ穏やかに見送って上げたいという事でしょうか。
人工呼吸器

次に人口呼吸器について。これも先ほどと概ね同様の結果となっています。
心肺蘇生法と比べて介護職員の『望む』割合が少ないのは、予後の生活が想像できるからだと思います。
中心静脈栄養

どの立場の人においても、望まない人が概ね1割以下となっていますが、先ほどの心肺機能に直接作用する延命措置と比べると希望者は増えます。
経鼻経管栄養

次に経鼻経管栄養についてです。
鼻から管を入れる不快感からか、昨今の『過度な胃ろう反対!』の雰囲気からか、中心静脈栄養よりも希望者が減ります。
私個人的には、中心静脈栄養の方が生命の営みとしては不自然に感じるのですが、どうなんでしょうか?
胃ろう

こちらも、全立場において希望者が少ないです。
それぞれの立場で最も差が少なかったのがこの胃ろうの項目となっています。
特に一般国民における希望者の少なさ、これも昨今の『過度な胃ろう反対!』の雰囲気、によるものだと考えられます。
考察
一つ目
まずどの項目においても、希望する人より希望しない人の方が圧倒的に多いという事。
二つ目
傾向として延命治療は「一般国民」→「医師」→「看護・介護」の順に希望する人が少なくなっています。おそらくこれは、予後の生活状況を知る人ほど、希望しなくなるという事を指しているのではないでしょうか。
三つ目
これは少々危険な傾向とも感じたのですが、数ある延命治療の中で、胃ろうが突出して悪い印象を持たれているという事。
同調査より、一般国民における各項目の結果をまとめたものが以下になります。

(ウ)〜(キ)の項目のなかで、最も希望者が少ない胃ろうですが、介護職である私としては、この中だったら最も胃ろうが楽だと思うのです。
また、多くの人が希望している(イ)の点滴についても、終末期・看取り期においてはあまり意味はなく、口渇による苦痛を緩和するのであれば氷片や少量の水分を含ませる、口腔ケアを行うなどした方が効果的です。
世間一般への延命治療に対する意識、知識は年々深まってきていますが、まだ道半ばと言えるかもしれません(ここでは参照しませんが、この調査は過去にも数年毎に行われており、延命治療の希望者は年々減少傾向にある)。
2 . 延命治療をしない選択、中止、ガイドラインの有用性
延命治療の選択、開始中止等については厚労省からガイドラインが出ています。
(2)本人の意思の確認ができない場合 本人の意思確認ができない場合には、次のような手順により、医療・ケアチームの中で慎重な判断を行う必要がある。
1 家族等が本人の意思を推定できる場合には、その推定意思を尊重し、本人にとっての最善の方針をとることを基本とする。
2 家族等が本人の意思を推定できない場合には、本人にとって何が最善であるかについて、本人に代わる者として家族等と十分に話し合い、本人にとっての最善の方針をとることを基本とする。時間の経過、心身の状態の変化、医学的評価の変更等 に応じて、このプロセスを繰り返し行う。
3 家族等がいない場合及び家族等が判断を医療・ケアチームに委ねる場合には、本人にとっての最善の方針をとることを基本とする。
4 このプロセスにおいて話し合った内容は、その都度、文書にまとめておくものと する。
また、解説編には以下のようにも…
② 人生の最終段階における医療・ケアについて、医療・ケア行為の開始・不開始、医療・ケア内容の変更、医療・ケア行為の中止等は、医療・ケアチームによって、医学的妥当性と適切性を基に慎重に判断すべきである。
厚労省の発表したガイドラインでは、本人の意思が確認できない場合の延命治療の不開始および中止について否定はしていません。曖昧な言い方ですが、皆で話し合って慎重に決めて下さいと。
別のところで、日本老年医学会が出しているガイドラインも見てみます
●高齢者ケアの意思決定プロセスに関するガイドライン 人工的水分・栄養補給の導入を中心として(平成24年6月27日)

ここでも、延命治療(人工的水分・栄養補給)の中止について、検討しうる範囲内とされています。
いずれのガイドラインでも言われている事で難しいのが、本人にとっての最善を話し合って判断しましょうというところ。それっていったいなんなのだろう?こちらが決めて果たして良いのだろうか?というところ。
私自身の考えになりますが、ある程度の年齢を重ねたら(例えば後期高齢者と言われる75歳以上、あるいは平均寿命以上など)、基本的には先に挙げた『人生の最終段階における医療に関する意識調査 報告書』の結果が参考になるのではないかと思います。
治療内容にもよりますが、90%以上の人が過度な延命は望んでいない。
つまり、非人道的に聞こえるかもしれませんが、Aさんの事例のように「意思確認が出来ないからとりあえず延命希望で」ではなく、逆の選択をした方が実際には本人の意に適う可能性が高いのです。
延命を希望しない、それを他人が判断することはとても重くプレッシャーのかかることです。しかし、医師、あるいは介護施設の施設長・部署長クラスの良心の呵責や無知や責任逃れによって、望まない毎日を送ることになった方がいる、これが実際に起きているということは気に留めておく必要があるでしょう。
3 . 法的な責任の問題
医師や施設責任者が延命を行う背景、それは良心の呵責以外にも法的な責任を問われるのではないかという懸念が挙げられます。
「人生の最終段階における医療の普及・啓発の在り方に関する検討会」で座長も務めた樋口 範雄氏(1974年東京大学法学部卒、学習院大学を経て、1992年に東京大学大学院法学政治学研究科教授。2017年から武蔵野大学法学部法律学科特任教授。)は、日経メディカルのインタビュー「特集◎終末期医療の三原則《2》樋口範雄氏に聞く終末期の治療差し控え・中止に警察は介入しない(2018/3/21)」の中で以下のように語っています。
ガイドライン改訂の検討会委員のコンセンサスは、「終末期患者における人工呼吸器外しなどの治療の差し控えや中止に警察はもう介入しない」です。
その根拠は3つあります。まず、2007年以降、終末期患者における治療の差し控えや中止で刑事事件は立件されていないこと。2つ目は、人工呼吸器を外す医療現場をメディアが報道しても警察は動いていないこと。そして3つ目は、川崎協同病院事件における最高裁の判決文の存在です。
この10年を振り返ると、医療現場は、終末期における治療の差し控えや中止が刑事事件になる「恐れがある」という幽霊にずっと付きまとわれてきたように思います。法律家はすぐに「恐れがある」と言いますが、可能性がゼロなどという世界はないわけです。にもかかわらず終末期医療ではそれが怖がられ、現場はなかなか動けないでいる。今でも「人工呼吸器を外したら殺人罪に問われる」と誤解している医師は少なくないはずです。
しかし現在、日本が迎えている超高齢社会では、いかに平穏な死を迎えるかという課題が社会問題化しており、我々はこれに取り組まなければならないのです。そのことは警察もよく分かっているはずで、今さら終末期における治療の差し控えや中止を問題視することはないでしょう。
参考▼
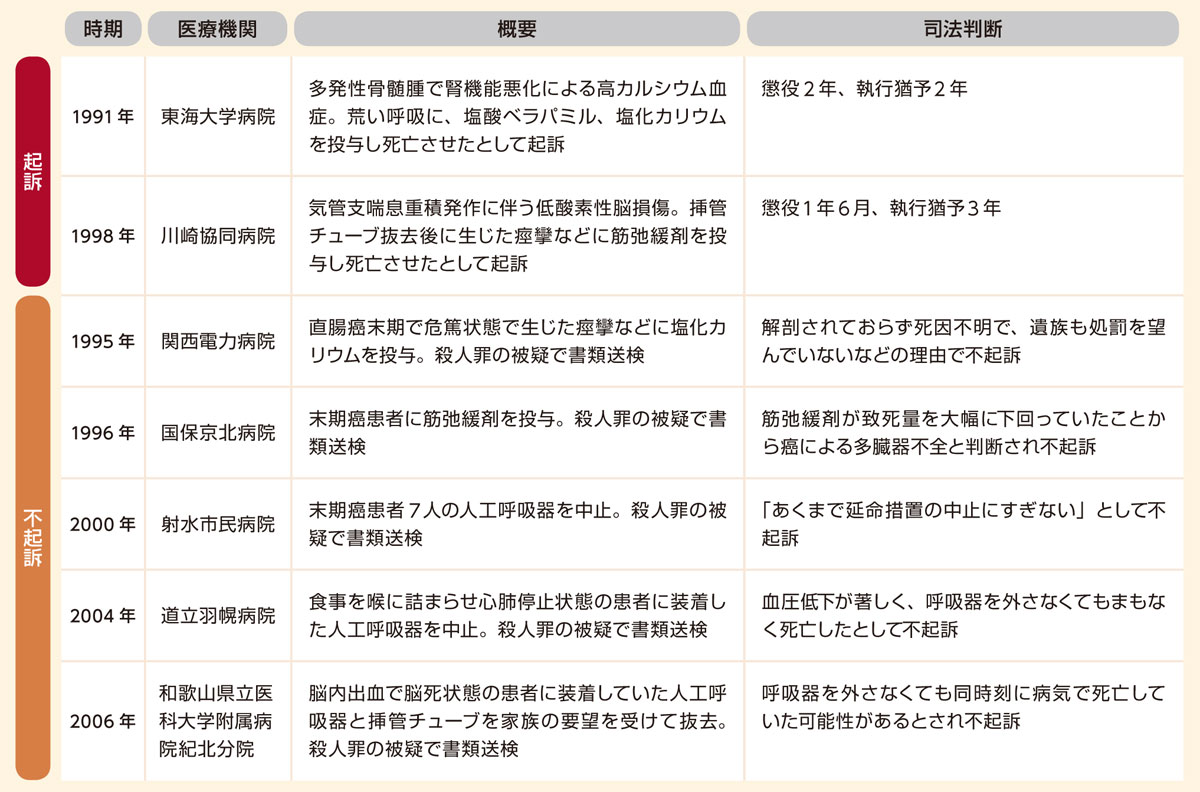
とはいえ先日、福生病院の透析中止(事件?)に関する報道がありましたね。
現状は都からの指導のみ、刑事事件や民事訴訟には至っていませんが、こういった責任の追及を恐れるということもあるでしょう。
また、この件についてはいわゆる高齢でない方も含まれていたため、なおさら延命に関する議論が錯綜しているようにも見受けられます。
対象が高齢者なら恐れる必要がないとは言いません、意思決定にまつわる各種手続きについては当然慎重を期すべきとは思います。
ただ、この件についてはここでは詳しくお話しはしませんので、別途外部記事を参考に貼らさせていただきます▼
4 . さいごに
以前の記事でも述べましたが、やはり高齢者の介護・医療においてはより良き人生の締めくくりかた(いずれ訪れる死をどう迎えるか)を考えていくことが欠かせません。
より良き死、いずれ訪れる死も含めてより良き生き方、これに向き合う事でしか見えてこないものが沢山あると思うのです。
本人の望まない終末期とならないために…
多くの介護施設では、緊急時の延命治療に関する意思確認を事前に行っています。
しかしそれが入居時に確認したのみ、何年も更新されていないなんて事も少なくない。歳を重ねるごとに心身の状態も変わり、気持ちに変化が生まれる事もあるでしょう。
現状、定期的に更新しているところは、施設の方針や良心、努力に依るところが大きいです。
様々なことが運営基準などによって定められている介護施設、これこそ定期的な確認とそれを遵守することを全施設に定めても良さそうなものと思うですが…
それからもう一つ、私の介護職としての在り方として。
この仕事をしていると、Aさまのような、本人が望んでそうなったのか分からない方に出会うことは少なくありません。
- いざという時に最善の意思決定ができるための努力
- どのような方であっても、いま目の前に生活している方に少しでも穏やかに、より良く生活していただくという努力
そのどちらも精神的に両立、実践していかなくてはならないと考えています。
なかなか荷が重い仕事だなぁ